 På "The International Forum on Quality and Safety in Health Care», med egen sesjon om pasientsentrert helsetjenesteteam. Her med representanter fra Ungdomsrådet på UNN sammen med Turid Amundsen og Gro Berntsen og Markus Rumpsfeld, til høyre.
På "The International Forum on Quality and Safety in Health Care», med egen sesjon om pasientsentrert helsetjenesteteam. Her med representanter fra Ungdomsrådet på UNN sammen med Turid Amundsen og Gro Berntsen og Markus Rumpsfeld, til høyre.I flere tiår har helsetjenester vært sentrert rundt sykehus og institusjoner, og kompetansen har ofte vært representert av fagpersoner som arbeider innenfor disse institusjonene.
Nylig ble konferansen «The International Forum on Quality and Safety in Health Care» arrangert på Lillestrøm.
Helsetjenester nærmere der folk bor
På en egen sesjon på konferansen presenterte Turid Amundsen, kommunalsjef helse og omsorg i Senja kommune, Markus Rumpsfeld, senterleder, Digitaliserings-, utviklings- og samhandlingssenteret, Universitetssykehuset Nord-Norge (UNN) og Gro Berntsen, professor, Nasjonalt senter for e-helseforskning, hvordan pasientsentrert behandling, digital oppfølging og tettere samarbeid mellom helseaktørene kan bringe helsetjenestene nærmere der folk bor.
De legger spesielt vekt på det tette samarbeidet med UNN sitt eget ungdomsråd, som er involvert i utformingen.
Pasientsentrert behandling gjelder både yngre helsetjenestebrukere så vel som de eldre – og utfordrer den gamle helsetjenestemodellen.
Senja kommune ønsker også deltakelse fra kommunens yngre brukerrepresentanter, i videre utviklingsarbeid.
Store avstander og mangel på arbeidskraft
Kommunen har i dag et pasientsentrert helsetjenesteteam – PSHT – i samarbeid med UNN, som jobber ut fra nettopp denne helsetjenestemodellen.
 Pasientsentrert helsetjenesteteam i Midt-Troms, fv. Sigrid Benjaminsen, sykepleier, Marius Tønnesen, fysioterapeut, Anja Karolius, ergoterapeut og Grete Fagerli, koordinator og fysioterapeut.
Pasientsentrert helsetjenesteteam i Midt-Troms, fv. Sigrid Benjaminsen, sykepleier, Marius Tønnesen, fysioterapeut, Anja Karolius, ergoterapeut og Grete Fagerli, koordinator og fysioterapeut.– Store avstander, krevende vær, få innbyggere spredt over store områder og mangel på arbeidskraft, gjør at helsetjenestene må flyttes nærmere folk der de bor – og at forebygging må skje tidligere, konstaterer Turid Amundsen.
Geografien tvinger oss til å tenke annerledes. Men utviklingen innen helsefagene, gir oss også løsningene gjennom å tenke mer helhetlig enn før.
Personsentrerte, integrerte og proaktive pasientforløp, reduserer bruken av sykehustjenester og flytter tjenestene mer over til hjemmetjenesten og pasientens eget hjem.
– Når vi snakker om pasientsentrert helsevesen, mener vi å forstå hele livssituasjonen til personen – ikke bare diagnosen – men også hvordan livssituasjonen påvirker diagnosen, noen ganger med potensielt fatale konsekvenser, sier hun.
Pasientens behov i sentrum
– Når det er trygt, holder vi helsetjenestene nær menneskers hverdag ved å bruke telemedisin, fjernmonitorering og mobile helsetjenester, forteller Markus Rumpsfeld, UNN.
Vi starter planleggingen av behandling for personer med flere tilstander, ved å stille spørsmålet: «Hva er viktig for deg?».
 Under sesjonen fikk deltakerne se inn i framtiden med VR-briller.
Under sesjonen fikk deltakerne se inn i framtiden med VR-briller.– Dette setter pasientens behov i sentrum. Vi lager en plan basert på dette behovet sammen med pasienten, og følger opp denne planen. Det gir resultater, sier Rumpsfeld.
– Studien har vist at pasienter som fikk tilbud fra PSHT hadde redusert behov for sykehustjenester, forklarer Gro Berntsen, Nasjonalt senter for e-helseforskning.
Dette gjelder akuttinnleggelser, kortere liggetid, redusert behov for re-innleggelser og mer behov for planlagt poliklinisk oppfølging. Samtidig viste disse pasientene økt overlevelse.
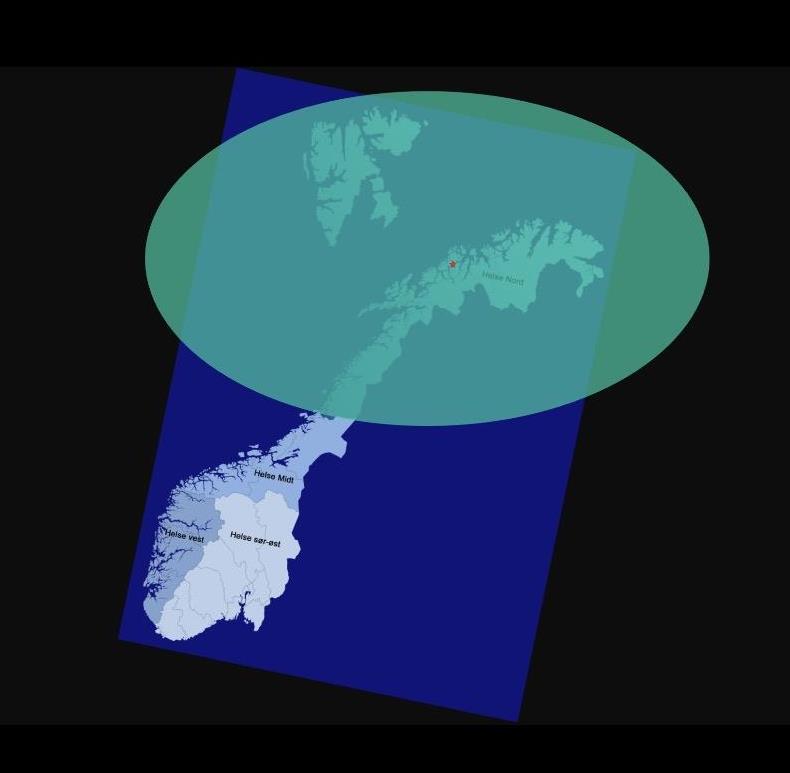 Innenfor sirkelen ligger Nord-Norge – inkludert Svalbard – med en halv million mennesker. Helseaktørene i Nord-Norge dekker et geografisk område, som tilsvarer omtrent halvparten av Norges landareal. Og øyer, fjorder, mørketid og geopolitikk legger til lag, som påvirker hvordan vi utformer helsetjenestene våre.
Innenfor sirkelen ligger Nord-Norge – inkludert Svalbard – med en halv million mennesker. Helseaktørene i Nord-Norge dekker et geografisk område, som tilsvarer omtrent halvparten av Norges landareal. Og øyer, fjorder, mørketid og geopolitikk legger til lag, som påvirker hvordan vi utformer helsetjenestene våre.– Neste steg er å digitalisere disse pasientforløpene i stor skala, sammen med pasienter, kommuner og fastleger, slik at beste praksis blir pålitelig, tilgjengelig og skalerbar – også i distrikts- og underbetjente områder, påpeker hun.
Det finnes et stort handlingsrom og mange muligheter for framtidige løsninger.
Koordinerer støtten bedre
– Vår erfaring med helsetjenestene er at vi er avhengige av samarbeid, og vi må involvere og inkludere hele behandlingskjeden, sier Turid Amundsen.
 Turid Amundsen, kommunalsjef Helse og omsorg, Senja kommune.
Turid Amundsen, kommunalsjef Helse og omsorg, Senja kommune.Når fagpersoner samarbeider på tvers av disipliner og omsorgsnivåer, kan vi identifisere risiko tidligere, koordinere støtten bedre og lage behandlingsplaner som virkelig reflekterer hva som er viktig for pasienten.
– Og det igjen gjør at kommunale helsetjenester kan bruke ressursene sine mer fornuftig, sier hun.
Prinsippet er enkelt – hjemme når du kan, på sykehus når du må.
Nyttige informasjonslenker